卵巢癌基因检测,卵巢癌BRCA基因检测让"沉默的杀手"开口说话
卵巢癌基因突变
卵巢癌被称为“妇癌之王”,又被叫做“沉默的杀手”。在我国,每年有近2.5万女性死于卵巢癌,患者的5年生存率不足40%。由于卵巢的位置深入体内,且体积小、诊断困难,误诊率高达30%~40%。这直接导致了,近70%的卵巢癌在确诊时已经是晚期,生存情况并不乐观。
以终生为限,一名女性发生卵巢癌的风险超过1.5%。
作为一种恶性程度极高、发生率也较高妇科恶性肿瘤,卵巢癌有一定的遗传风险。约30%的卵巢癌的发病与遗传因素相关;而在这30%中,10%~25%为BRCA基因突变相关的卵巢癌,3%~6%与HR通路基因突变相关。
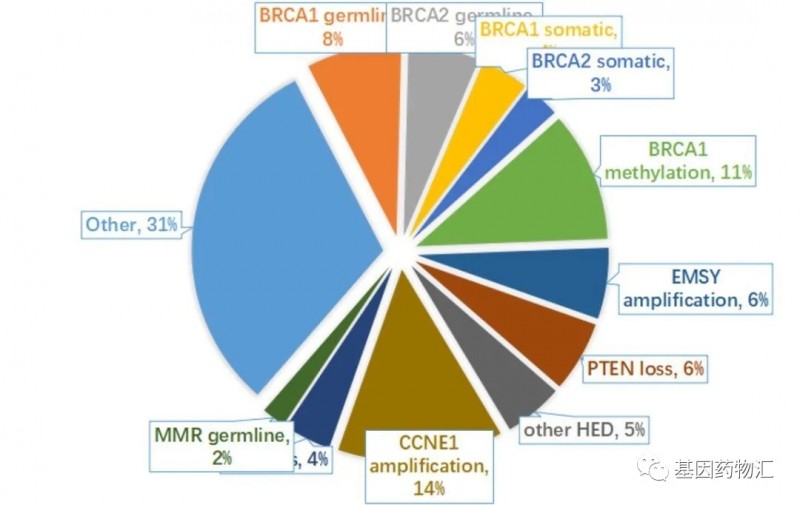
浆液性卵巢癌的分子分型
中华医学会妇科肿瘤分会副主任委员、山东大学齐鲁医院孔北华教授曾在《检爱》BRCA卵巢癌慈善关爱项目总结会上指出:“BRCA基因是抑癌基因,如果BRCA基因突变了,人体发生卵巢癌的风险将大大增加。因此,BRCA基因检测非常重要,可为卵巢癌的预防、治疗和预后判断提供精准指导建议。”
因此,已经发生了卵巢癌的患者、卵巢癌风险较高的人群和有卵巢癌早筛意向的人群,都应当重视BRCA检测。
但事实上,根据一项2017年由中国抗癌协会发起的调研结果显示,56%的卵巢癌患者了解BRCA基因突变会增加卵巢癌的风险,但只有23%的患者及其家属曾经接受过BRCA基因检测。
尽管超过一半的患者对于这一基因突变的重要性已经有了一定的认识,但绝大多数的患者并没能从实际行动上将检测重视起来。
BRCA检测:卵巢癌的"指南针"
由于BRCA基因与卵巢癌的发生存在着密切的相关性,因此检测BRCA基因突变,对于一名有罹患卵巢癌风险的女性、或者已经发生了卵巢癌的患者来说,都具有“指南针”一般的意义。
风险评估、疾病早筛
通过BRCA基因检测,能够对普通女性罹患卵巢癌的风险进行筛查,提前制定预防策略。
靶向治疗、指导用药
BRCA基因检测能够指导患者的靶向用药(如PARP抑制剂),有效改善患者的治疗效果,获取更好的预后。
药敏推测、预后评估
BRCA基因突变者通常对铂类化疗敏感,使用铂类药物化疗的预后较好。
因为这样的特点,基因检测的指导作用可以说是贯穿了患者从诊断到治疗、再到预后的全过程。
多种检测方案,不同优势侧重
与其它基因检测一样,与BRCA相关的卵巢癌基因检测也分为多种类型,分别涵盖不同的患者群体。这些检测靶点组合有着不同的侧重,相互之间有包含有互补,价格也参差不齐,患者应当根据自身需求以及经济条件进行选择。
当然,有需要的患者,或者有意向进行筛查的患者家属、有相关癌症家族史者,可以联系全球肿瘤医生网医学部(400-666-7998)进行详细咨询,或将个人病史、家属病史发送至医学部邮箱(doctorjona0404@gmail.com)进行评估。
胚系vs体系
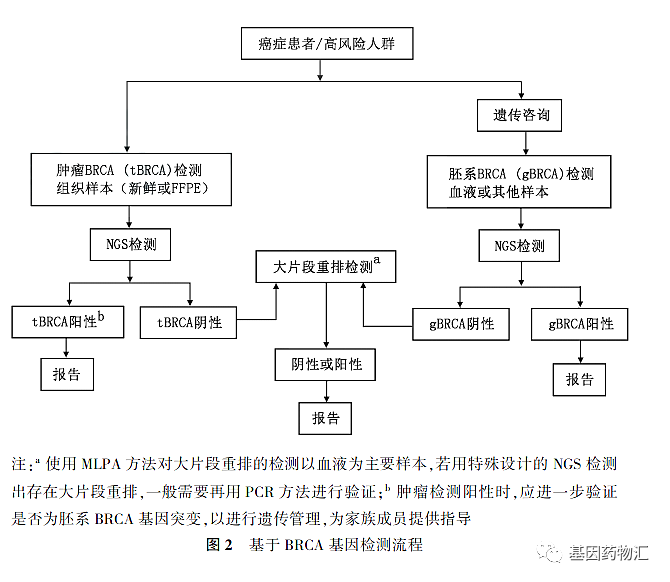
通常情况下,患者可以选择的BRCA检测分为两类:体系检测和胚系检测。
胚系检测是比较传统的BRCA基因检测方案,采集的检测样本主要为患者的外周血样本,少数情况下会采取唾液等其它DNA样品进行分析。这种检测方案主要用于检测随遗传基因传递下来的BRCA突变,但对于发生体系突变的患者,很可能无法检出。
体系检测的难度比胚系检测大,主要采用患者肿瘤组织作为标本,对患者肿瘤组织中的DNA突变情况进行分析。但同样的,仅采用体系检测可能会遗漏一部分发生了胚系突变的患者。
当然,这两种检测方案共同使用可以最大限度地保证不遗漏某一种突变的可能性。
点突变检测 vs 大片段重排检测
BRCA基因分为BRCA1和2,分别位于两段不同的基因上。BRCA1/2的常见突变类型包括点突变和小的插入缺失,目前已报道的BRCA1突变位点超过1785种,BRCA2突变位点超过2011种。
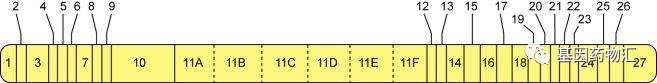

常规的BRCA基因检测手段包含常见的突变类型,但这种检测手段有一个弊端,即无法筛查出发生了大片段重排的BRCA突变患者。
BRCA大片段重排突变的发生率较低,仅占全部BRCA1/2突变的约0.9%~21.4%。这种突变类型无法被常规的检测手段检出,仅能够通过多重PCR的方法来鉴定。因此,偶尔会发生患者即使进行过了基因检测,也未能准确发现BRCA突变、错失良药的情况。
BRCA vs HRD
在一个正常(或者不正常的)细胞周期中,细胞的DNA很可能被破坏了数千次。如果不能及时有效地修复这种破坏,细胞很可能会因此而死亡。而在通常情况下,一个健康的细胞中常见的DNA修复方式包括两种,碱基切除修复(BER)和同源重组修复(HRR)。
细胞的同源重组修复功能因突变等原因受损,被称为同源重组修陷(HRD)。
BRCA与细胞同源重组修复过程相关,BRCA突变是发生同源重组缺陷的原因之一。但这并非同源重组缺陷发生的唯一原因,其它与同源重组修复过程相关的基因(如ATM、BARD1、BRIP1等)发生改变,同样可以导致这一情况的发生。
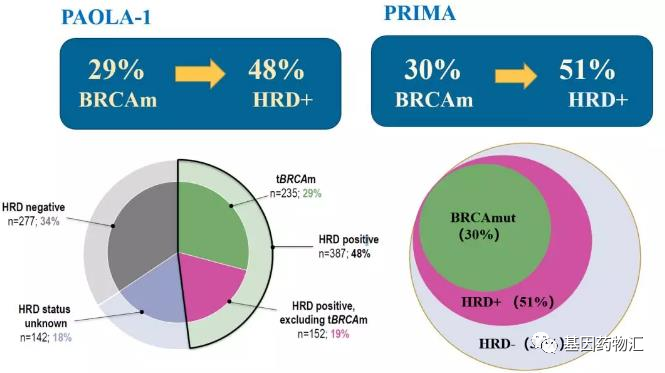
在一项针对BRCA检测和HRD检测的效果对比的研究中,仅有19%的患者同时表现为HRD阳性和BRCA阳性。
2019年10月,PARP抑制剂尼拉帕利已经获得FDA的扩展适应症批准,用于治疗同源重组缺陷阳性的卵巢癌患者。在携带BRCA基因突变的患者中,尼拉帕利的整体缓解率为29%;在不携带BRCA突变、但存在同源重组缺陷的患者中,尼拉帕利的整体缓解率为15%;在不携带BRCA突变、同时也不具备同源重组缺陷的患者中,尼拉帕利的整体缓解率仅为3%。
这一研究结果证实,即使不存在BRCA突变,同源重组缺陷的患者仍然可以从PARP抑制剂的治疗中获益显著。
有这样的治疗先例在,HRD检测也受到了广泛的关注。对于经过BRCA检测未发现突变、但仍希望使用PARP抑制剂的患者来说,HRD检测很可能会为他们带来全新的希望。
小汇有话说
关于卵巢癌、BRCA突变和PARP抑制剂,各位病友可以参考我们之前的文章《奥拉帕利维持治疗4倍延长卵巢癌无进展生存期!PARP抑制剂究竟是何方神圣?》,文中对已经获批卵巢癌适应症的各款PARP抑制剂,以及PARP抑制剂和BRCA突变的关系都做了比较详细的讲解。如果有进一步的疑问,也可以通过后台信息或邮件(doctorjona0404@gmail.com)发送给小汇。
卵巢癌起病隐匿、恶性程度高,因而又被称为“沉默的杀手”。而基因检测,尤其是BRCA检测和HRD检测,就是最有希望撬开这位“杀手”之“口”的钥匙,为患者的治疗打开一扇大门。








































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城